- Une décision globale, une perception simplifiée
En septembre 2025, une décision mondiale d’une grande importance est annoncée, presque discrètement. L’Organisation mondiale de la Santé (OMS) met fin au statut d’urgence de santé publique de portée internationale pour la Mpox 4. Quelques jours plus tard, le Centre africain de contrôle et de prévention des maladies (Africa CDC) suit la même trajectoire et lève également l’état d’urgence à l’échelle du continent 3,5.
Le message semble simple : la crise est derrière nous.
Pourtant, sur le terrain, rien n’a réellement changé dans plusieurs pays africains. Les patients continuent de se présenter avec de la fièvre et des lésions cutanées évocatrices dans certaines formations sanitaires. Les cas sont encore identifiés tardivement, parfois après plusieurs jours d’évolution, compromettant ainsi les efforts de contrôle. Dans les communautés, la perception du risque ne reflète pas la réalité du danger. Comme souvent après une crise sanitaire, le sentiment d’urgence s’efface plus vite que le virus lui-même.
2. Une maladie ancienne, une dynamique toujours actuelle
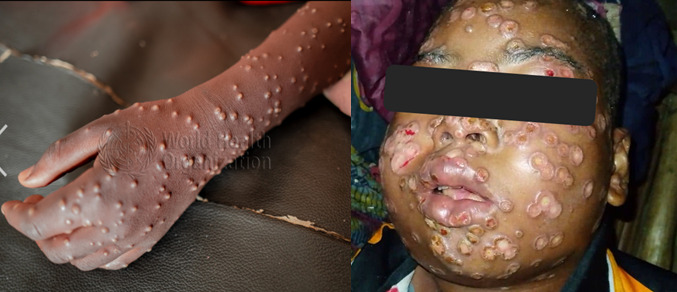
La Mpox, anciennement appelée variole du singe, n’est pas une maladie nouvelle que l’on aurait soudainement maîtrisée. Identifiée pour la première fois chez l’homme en 1970 en République démocratique du Congo, elle circule depuis des décennies en Afrique centrale et de l’Ouest 1. Elle se transmet de l’animal à l’homme, mais aussi de l’homme à l’homme par contact étroit avec les lésions, les fluides corporels ou les objets contaminés, et parfois lors de contacts prolongés, y compris par voie sexuelle 2. Elle se manifeste le plus souvent par de la fièvre, des douleurs, une hypertrophie des ganglions et des éruptions cutanées parfois généralisé, mais peut évoluer vers des formes graves chez les personnes vulnérables 1.
3. Des progrès réels, mais une lecture globale trompeuse
Ce qui a changé ces dernières années, ce n’est pas la nature du virus, mais sa visibilité. L’épidémie mondiale de 2022–2024 a propulsé la Mpox au rang de préoccupation internationale, entraînant un renforcement des systèmes de surveillance, une meilleure coordination des réponses et une mobilisation accrue des ressources. Les résultats ont été réels. Entre les pics de transmission de 2024 et la fin de l’année 2025, Africa CDC rapporte une baisse d’environ 40 % des cas suspects et de 60 % des cas confirmés, ainsi qu’une diminution notable du taux de létalité, passé de 2,6 % à 0,6 % 3. Ces chiffres racontent une histoire globale. Et comme souvent en santé publique, la réalité locale est plus nuancée. Pendant que la pression diminuait dans certaines régions du monde, la Mpox continuait de circuler dans certains pays en Afrique. La République démocratique du Congo demeure l’épicentre historique de la maladie, concentrant encore une part importante des cas 3.
4. Une circulation persistante dans un contexte de vulnérabilité
Dans plusieurs pays africains, y compris le Cameroun, des cas sporadiques ou des flambées localisées persistent, souvent dans des contextes où les capacités de surveillance, de diagnostic et de riposte restent limitées.
Au Cameroun, cette situation prend une dimension particulière. Depuis novembre 2025, le pays note une résurgence des cas dans plusieurs régions, notamment le Littoral, le Centre et le Sud-Ouest, qui ont notifiés des cas suspects et confirmés, avec aucun décès. Toutefois, la détection reste parfois tardive, et la sous-notification probable. L’accès aux tests de confirmation demeure inégal, concentré dans certains centres de référence, ce qui retarde la prise de décision et la mise en œuvre des mesures de contrôle. Dans les communautés, les symptômes sont parfois banalisés, conduisant à des retards de consultation, tandis que l’automédication reste fréquente.
Dans ce contexte, la levée de l’urgence internationale a contribué, de manière indirecte, à un relâchement progressif des comportements de prévention. Lorsque le danger semble s’éloigner, les gestes de prudence diminuent, la vigilance collective s’atténue, et les messages de santé publique perdent en intensité. Pourtant, les institutions elles-mêmes mettent en garde contre cette interprétation. Africa CDC souligne que cette décision ne marque pas la fin de la Mpox, mais le passage d’une réponse d’urgence à une gestion durable, reposant davantage sur les systèmes nationaux 3.
5. Une transition entre relâchement et inégalités
La maladie n’a pas disparu. Elle est simplement redevenue moins visible à l’échelle globale. Et c’est précisément là que réside le risque. Lorsque l’attention internationale diminue, les financements se réorientent, les priorités changent, et certaines communautés interprètent l’information à leurs manières : si ce n’est plus une urgence, ce n’est plus grave.
Pourtant, plusieurs facteurs continuent d’alimenter le risque de résurgence. La transmission persiste, parfois de manière silencieuse, dans des zones où la surveillance reste fragile. Tous les cas ne sont pas détectés ni confirmés, ce qui entretient une sous-estimation de la circulation réelle du virus. Par ailleurs, l’accès aux outils de prévention demeure inégal 3.
L’histoire des épidémies nous l’a appris à plusieurs reprises : le risque le plus critique n’est pas toujours au pic de la crise, mais souvent dans la période qui suit, lorsque l’attention collective s’effondre.
Maintenir la vigilance : un impératif pour les pays vulnérables
Dans les pays d’Afrique subsaharien, où les défis sanitaires sont multiples et les ressources parfois limitées, baisser la garde pourrait avoir des conséquences importantes. Non pas sous forme de crise visible immédiate, mais à travers une résurgence silencieuse, des chaînes de transmission non interrompues et des opportunités manquées de contenir la maladie à temps.
Dire que la Mpox n’est plus une urgence mondiale est scientifiquement justifié dans un cadre global. Mais interpréter cela comme une disparition du risque serait une erreur. La période actuelle ne marque pas une fin, mais une transition. Une transition vers une phase où la vigilance doit être maintenue sans la pression de l’urgence, où les systèmes de santé doivent intégrer durablement la surveillance de la Mpox, et où les communautés doivent rester actrices de leur propre protection.
La Mpox nous rappelle ainsi une leçon essentielle de santé publique : ce n’est pas parce qu’une urgence est levée que le danger a disparu.
6. Engagement communautaire autour de la réponse : un levier décisif
À l’intersection des systèmes de santé en pleine amélioration et de flambées récurrentes de Mpox, la vaccination apparaît comme un axe stratégique majeur de réponse. Elle ne constitue pas seulement un outil biomédical de prévention, mais un véritable levier de santé publique, capable de réduire la transmission, de limiter les formes graves et de renforcer la résilience des communautés face aux épidémies 1, 3.
Pourtant, dans des contextes comme celui du Cameroun, l’efficacité potentielle de la vaccination dépend moins de sa disponibilité que de son appropriation par les populations. L’adhésion vaccinale ne se décrète pas, elle se construit. Elle repose sur la confiance, sur la compréhension du risque et sur la perception de l’utilité individuelle et collective du vaccin.
Vaccin Mpox
Dans plusieurs communautés, la Mpox reste perçue comme une maladie rare, parfois comme une maladie mystique, ce qui réduit l’intérêt pour le recours aux solutions médicales modernes. À cela s’ajoutent des facteurs bien connus : circulation de rumeurs, méfiance envers les interventions sanitaires, expériences passées parfois mitigées avec les systèmes de santé, ou encore manque d’information claire et adaptée. Dans ce contexte, l’engagement communautaire devient primordial. Il ne s’agit plus seulement d’informer, mais de dialoguer, d’écouter et de co-construire les réponses. Les leaders communautaires, les relais sociaux, les associations locales et les agents de santé communautaires jouent ici un rôle déterminant. Leur implication permet de traduire les messages de santé publique en réalités compréhensibles, culturellement et socialement acceptables.
Ainsi, la vaccination contre la Mpox ne doit pas être envisagée uniquement comme une réponse technique à une menace sanitaire, mais comme un processus social et participatif. Elle représente l’opportunité de renforcer le lien entre les systèmes de santé et les populations et de consolider des mécanismes de prévention durables.
L’engagement communautaire autour de la vaccination contre la Mpox constitue la ligne de fracture entre maladie maîtrisée et résurgence silencieuse.
Références
- World Health Organization. Mpox (monkeypox) – Fact sheet. Geneva: WHO; 2024. https://www.who.int/news-room/fact-sheets/detail/mpox
- Centers for Disease Control and Prevention. Mpox: transmission and prevention. Atlanta: CDC; 2024. https://www.cdc.gov/mpox/transmission/index.html
- Africa Centres for Disease Control and Prevention. Mpox situation in Africa. Addis Ababa: Africa CDC; 2026. https://africacdc.org/disease/mpox/
- World Health Organization. End of mpox Public Health Emergency of International Concern. Geneva: WHO; 2025. https://www.who.int/news/item/2025-mpox-public-health-emergency
- Xinhua News Agency. Africa CDC lifts mpox public health emergency. 2026. https://english.news.cn/africa/2026/mpox-africa-cdc.htm
By MIAFFO MOTAZEU
BSc Biomedical Sciences, MPH
Advocate for Health Justice and Equity.
Merci mon cher pour ceci. En réalité la lutte contre la Mpox passe non seulement par la vaccination mais aussi par une forte sensibilisation des communautés, afin de limiter les risques de transmission.
Que ce soit pour la Mpox, la COVID, le paludisme, la supplémentation en Vitamine A ou le deparasitage, aujourd’hui la vaccination comme arme de lutte souffre de beaucoup de préjugés qu’il faudrait adresser avant toute chose.
Merci encore et beaucoup de courage !!!